
Claudia Castilla
Especialista en Contenido Médico
Especialista en Contenido Médico

El lipedema es una condición clínica que, a pesar de haber sido reconocida recientemente por la Organización Mundial de la Salud en su Clasificación Internacional de Enfermedades (CIE-11), afecta a un número significativo de personas en todo el mundo. Esta patología se caracteriza por una alteración en la distribución y el metabolismo del tejido adiposo, lo que genera una acumulación desproporcionada de grasa, principalmente en las extremidades inferiores y, en ocasiones, en las superiores. El abordaje de esta enfermedad requiere un enfoque multidisciplinar donde el drenaje linfático manual y sus múltiples beneficios se posicionan como una de las herramientas terapéuticas más efectivas para el manejo de los síntomas y la mejora de la calidad de vida de quienes la padecen.
El lipedema se define como una enfermedad crónica y progresiva del tejido adiposo. A diferencia de la obesidad común, la acumulación de grasa en el lipedema no responde de manera convencional a las dietas restrictivas ni al ejercicio físico intenso. Esta grasa es metabólicamente distinta y tiende a generar una respuesta inflamatoria persistente en el tejido subcutáneo. La afección se presenta de forma casi exclusiva en mujeres y suele manifestarse o agravarse durante periodos de cambios hormonales significativos, como la pubertad, el embarazo (periodo en el que el drenaje linfático tiene beneficios específicos) o la menopausia.
Desde una perspectiva epidemiológica, se estima que el lipedema afecta a entre el 11% y el 16% de la población femenina en España, aunque sigue siendo una patología infradiagnosticada debido a que frecuentemente se confunde con obesidad o linfedema. Esta confusión retrasa el acceso a tratamientos adecuados, lo que permite que la enfermedad progrese hacia estadios más avanzados donde la movilidad se ve seriamente comprometida. La salud del paciente se ve afectada no solo a nivel físico, sino también psicológico, debido al dolor crónico y a la alteración de la imagen corporal.
La identificación temprana es determinante para evitar la progresión de la enfermedad. El lipedema presenta características clínicas muy específicas que permiten diferenciarlo de otras condiciones. El dolor a la presión y la sensación de pesadez constante son los síntomas más referidos por los pacientes. Además, es común observar una fragilidad capilar que se traduce en la aparición de hematomas ante traumatismos mínimos o incluso de forma espontánea.
A continuación, se presenta una tabla comparativa para facilitar la distinción entre el lipedema, el linfedema y la obesidad convencional:
| Característica | Lipedema | Linfedema | Obesidad |
|---|---|---|---|
| Distribución | Simétrica (piernas/brazos) | Asimétrica usualmente | Generalizada |
| Pies y manos | Afectación respetada (signo del manguito) | Afectados (dorso del pie hinchado) | Afectados |
| Signo de Stemmer | Negativo (se puede pellizcar la piel del dedo) | Positivo (no se puede pellizcar) | Negativo |
| Dolor al tacto | Frecuente y característico | Generalmente ausente | Ausente |
| Hematomas | Muy frecuentes (fragilidad capilar) | Poco frecuentes | Sin relación directa |
| Respuesta a dieta | Mínima en zonas afectadas | Variable | Generalmente positiva |
El drenaje linfático manual (DLM) constituye un pilar fundamental en el tratamiento conservador del lipedema. Aunque el origen del problema es el tejido graso, este crecimiento anómalo ejerce una presión mecánica sobre los capilares linfáticos y sanguíneos. Con el tiempo, esta presión altera la capacidad de transporte del sistema linfático, provocando una acumulación de líquido intersticial y proteínas, lo que se conoce como lipolinfedema en fases avanzadas.
El DLM, que es una de las principales aplicaciones de la fisioterapia linfática, actúa optimizando el funcionamiento de los vasos linfáticos remanentes y facilitando la evacuación de sustancias de desecho y exceso de líquido. Al reducir la carga linfática, se disminuye la tensión en los tejidos, lo que tiene un impacto directo en la reducción de la sintomatología dolorosa y la inflamación.
La técnica de dlm se basa en la aplicación de maniobras manuales suaves, rítmicas y superficiales. A diferencia del masaje convencional o deportivo, no se busca trabajar la musculatura profunda ni generar hiperemia (aumento del flujo sanguíneo por calor). El objetivo principal es estimular el automatismo de los linfangiones (las unidades funcionales de los vasos linfáticos) para aumentar el flujo de la linfa.
Las maniobras se realizan siguiendo un orden específico: primero se preparan y “vacían” los ganglios linfáticos proximales (cerca del tronco) para que puedan recibir el líquido proveniente de las zonas distales. La presión aplicada debe ser muy ligera, aproximadamente el peso de la mano, ya que los capilares linfáticos se encuentran justo debajo de la epidermis y una presión excesiva podría colapsarlos en lugar de drenarlos.
La implementación regular de esta terapia manual ofrece múltiples beneficios que inciden directamente en la fisiopatología de la enfermedad. Los efectos no son meramente estéticos, sino que buscan restaurar el equilibrio homeostático del tejido afectado.
En el ámbito de la fisioterapia especializada en España, se emplean diversos enfoques que han demostrado eficacia en el abordaje terapéutico de esta condición. Es fundamental que estos procedimientos sean realizados por profesionales titulados con formación específica en patología linfática.
El Método Godoy representa una evolución en el tratamiento linfático. Esta técnica utiliza estímulos mecánicos y manuales junto con una visión global del sistema. Se basa en la utilización de dispositivos de movilización pasiva y maniobras manuales que siguen principios de hidrodinámica más que simples mapas anatómicos de colectores. Este enfoque busca no solo mover la linfa, sino normalizar el sistema linfático en su totalidad, siendo especialmente útil en casos donde la fibrosis es prominente.
La Terapia Descongestiva Compleja (TDC) es considerada el estándar de oro (gold standard) para el tratamiento del lipedema y linfedema. Este enfoque no se limita únicamente al masaje, sino que integra cuatro componentes fundamentales:
La presoterapia médica o presión neumática intermitente es una herramienta tecnológica que complementa el tratamiento manual. Consiste en unas botas o mangas con cámaras de aire que se inflan de forma secuencial. Es importante destacar que, en pacientes con lipedema, la presoterapia debe ser de grado médico, con programas específicos que permitan regular presiones bajas para no dañar los vasos linfáticos superficiales. Nunca debe sustituir al drenaje manual, sino actuar como un coadyuvante.
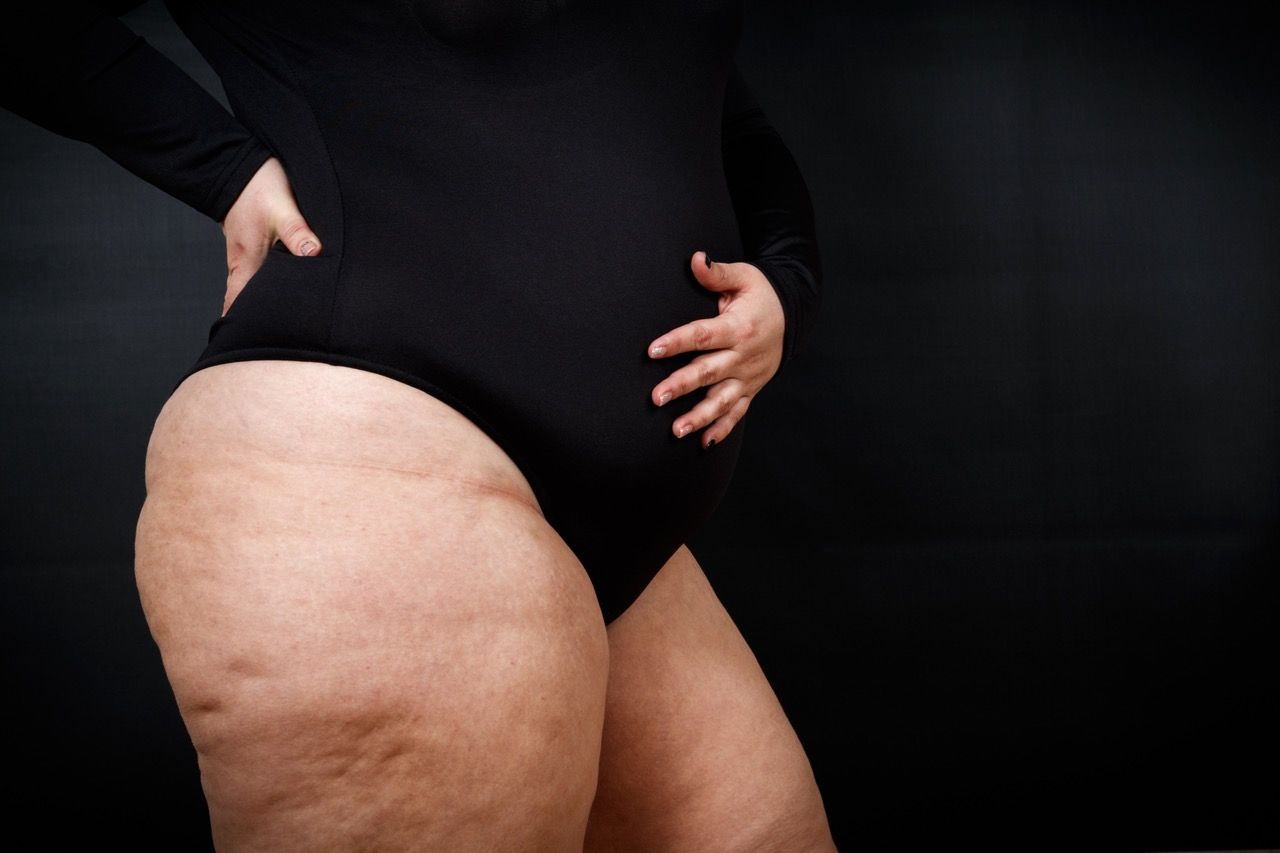 El tratamiento del lipedema mediante fisioterapia se organiza habitualmente en dos etapas bien diferenciadas para asegurar la eficacia a largo plazo.
El tratamiento del lipedema mediante fisioterapia se organiza habitualmente en dos etapas bien diferenciadas para asegurar la eficacia a largo plazo.El tratamiento del lipedema mediante fisioterapia se organiza habitualmente en dos etapas bien diferenciadas para asegurar la eficacia a largo plazo.
Es de extrema importancia que los pacientes con lipedema comprendan que no todos los tipos de masaje son beneficiosos. Debido a la fragilidad capilar y la inflamación del tejido, ciertas técnicas populares pueden empeorar el cuadro clínico.
Cuando el tratamiento conservador no es suficiente o se busca una reducción definitiva del tejido adiposo, se opta por la intervención quirúrgica. Las técnicas más utilizadas son la liposucción WAL (Water-jet Assisted Liposuction) o la TAL (Tumescent Assisted Liposuction). En este contexto, el drenaje linfático postoperatorio no es opcional, sino una parte integrante de la recuperación.
El objetivo tras la cirugía es acelerar la eliminación de los líquidos de infiltración, reducir el edema postquirúrgico y, fundamentalmente, evitar la formación de fibrosis o adherencias que podrían comprometer el resultado estético y funcional.
A continuación, se detalla un cronograma orientativo para las sesiones tras la intervención:
| Periodo Post-cirugía | Frecuencia Sugerida | Objetivo Principal |
|---|---|---|
| Semana 1 - 2 | Diaria o 4 veces/semana | Reducción de hematomas y evacuación de líquido tumescente. |
| Semana 3 - 6 | 2 a 3 veces/semana | Control de la inflamación residual y prevención de fibrosis. |
| Mes 2 - 4 | 1 vez/semana o quincenal | Modelación del tejido y optimización de la circulación. |
| A partir mes 6 | Según valoración | Mantenimiento preventivo. |
El drenaje linfático manual por sí solo tiene un efecto temporal. Para que los beneficios del tratamiento perduren, es fundamental aplicar una contención externa que mantenga la presión en el tejido intersticial. Esto se logra mediante el uso de prendas de compresión de tejido plano.
A diferencia de las medias de descanso o de tejido circular que se encuentran en farmacias comunes, las prendas de tejido plano se fabrican a medida y ofrecen una pared más rígida que no se “clava” en los pliegues de la piel. Esta rigidez ejerce una presión de trabajo excelente cuando el paciente se mueve, actuando como una bomba externa que facilita el retorno linfático y evita que el líquido vuelva a acumularse en las zonas recién drenadas. El uso de estas prendas es un compromiso a largo plazo para cualquier persona diagnosticada con lipedema.
La planificación del tratamiento debe ser individualizada según el grado de severidad (Grado I: piel lisa, Grado II: piel con irregularidades, Grado III: grandes deformaciones lobulares) y la respuesta clínica de cada paciente. No existe un protocolo único, pero las guías clínicas ofrecen pautas generales basadas en la evidencia.
En el marco de la Terapia Descongestiva Compleja (TDC), se suele recomendar una frecuencia de dos a tres sesiones semanales durante la fase inicial de tratamiento descongestivo. Una sesión estándar suele durar entre 45 y 60 minutos por zona afectada. Es fundamental realizar un seguimiento periódico para ajustar la frecuencia según la evolución del dolor y el volumen. La constancia en el tratamiento es determinante para prevenir que el lipedema avance hacia fases de mayor discapacidad motora.
Para un abordaje seguro y profesional de esta condición, se recomienda encarecidamente acudir a un fisioterapeuta especializado en fisioterapia linfática o dermatofuncional. Este profesional podrá realizar una evaluación exhaustiva, diseñar un plan de tratamiento adaptado a las necesidades específicas de cada caso y acompañar al paciente en el proceso de gestión de esta patología crónica, asegurando que las técnicas aplicadas contribuyan de manera efectiva a su bienestar general.
Sociedad Española de Medicina Física y Rehabilitación (SERMEF). Documento de Consenso sobre el Lipedema. (2018). Autores: Iturralde Donoso, E. M., et al. https://www.sermef.es/wp-content/uploads/2018/10/Documento-de-consenso-lipedema-2018.pdf. International Society of Lymphology (ISL). The Diagnosis and Treatment of Peripheral Lymphedema: 2020 Consensus Document of the International Society of Lymphology. https://pubmed.ncbi.nlm.nih.gov/32840087/.
La publicación del presente artículo en el Sitio Web de Doctoralia se hace bajo autorización expresa por parte del autor. Todos los contenidos del sitio web se encuentran debidamente protegidos por la normativa de propiedad intelectual e industrial.
El Sitio Web de Doctoralia Internet S.L. no contiene consejos médicos. El contenido de esta página y de los textos, gráficos, imágenes y otro material han sido creados únicamente con propósitos informativos, y no para sustituir consejos, diagnósticos o tratamientos médicos. Ante cualquier duda con respecto a un problema médico consulta con un especialista.