- Inicio
- Dermatología
- Qué es el herpes labial: causas, síntomas y tratamiento
Qué es el herpes labial: causas, síntomas y tratamiento

El herpes labial, también conocido como calentura o fuego, es una infección vírica producida por el virus del herpes simple. El virus del herpes simple es un patógeno muy contagioso, que pertenece a la subfamilia de los Alphaherpesvirinae y presenta elevada afinidad por las células de la piel y sistema nervioso.1 Existen dos tipos:
- Virus del herpes simple tipo 1 (VHS-1): provoca principalmente lesiones periorales y en la orofaringe. También puede provocar queratitis herpética (infección de la córnea ocular), herpes nasal, herpes en la zona anogenital, encefalitis (infección del sistema nervioso central) y se ha relacionado con el desarrollo de Alzheimer.2
- Virus del herpes simple tipo 2 (VHS-2): provoca principalmente lesiones en la región anogenital, aunque también puede causar lesiones en la zona oral.
Estudios recientes calculan que el 64,2% de la población mundial por debajo de los 50 años podría estar infectada por el VHS-1 y el 13.3% entre los 15-49 años del VHS-2.3
El VHS-1 se trasmite primariamente por contacto directo con piel y/o mucosa que presenten lesiones (especialmente vesiculosas) al tocar, besar, o a través de saliva contaminada. Las personas infectadas sin lesiones visibles (asintomáticas) también pueden transmitir la infección aunque su contagiosidad sea menor. Tras el contagio, el 80-90% de las personas no desarrollará síntomas al inicio, constituyendo las denominadas infecciones ocultas que favorecen la propagación del virus. La infección por el VHS-1 es incurable y permanece en el huésped a lo largo de toda la vida pudiendo permanecer asintomática o presentar reactivaciones periódicas. Los mecanismos de invasión son complejos pero cuando el virus se introduce en las neuronas del ganglio sensitivo del trigémino, son capaces de permanecer sin ser reconocidos por el sistema inmune (fase latente).
En la fase lítica, el genoma del virus pasa del modo quiescente a modo activo, el cual activa los mecanismos de replicación con formación de nuevas partículas virales que se extienden e invaden a los tejidos periféricos (piel, mucosas, etc) a través de las fibras nerviosas sensitivas.1
Factores desencadenantes
Se han descrito varios factores que pueden favorecer que el VHS-1 pase de la fase latente a la fase lítica. Controlar estos desencadenantes puede ayudar a los pacientes que sufren de reactivaciones recurrentes a reducir el número de episodios.1
- Inmunosupresión
- Estrés emocional
- Cambios hormonales (menstruación)
- Radiación ultravioleta
- Piel dañada (traumatismos, queilitis, etc.)
- Episodios febriles. Infecciones del tracto respiratorio superior
- Intervenciones quirúrgicas o dentales
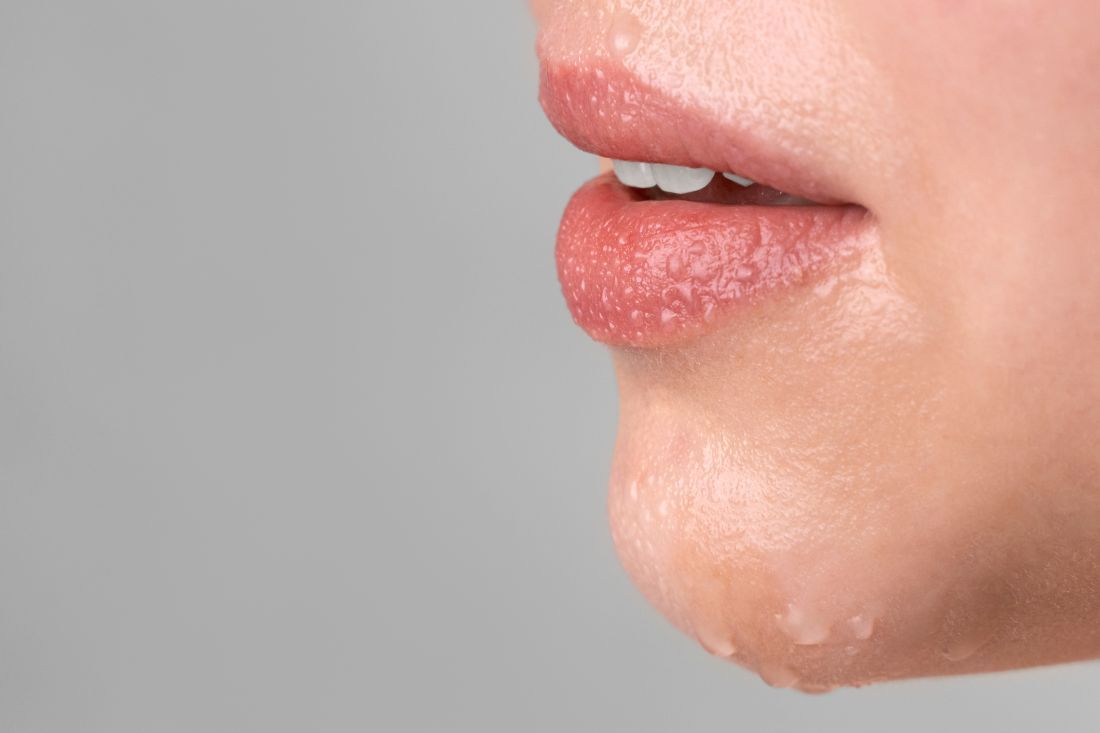 Antes de que aparezcan las lesiones mucocutáneas, la zona puede presentar sensación de dolor, ardor y hormigueo.
Antes de que aparezcan las lesiones mucocutáneas, la zona puede presentar sensación de dolor, ardor y hormigueo. Síntomas frecuentes
La mayoría de infecciones orolabiales primarias son asintomáticas y ocurren antes de los 20 años. Si la infección primaria es sintomática, se produce una gingivoestomatitis. El 20-40% de las infecciones primarias, podrán presentar en el futuro reactivaciones periódicas sintomáticas en forma de herpes labial recurrente.
La gingivoestomatitis herpética se manifiesta de 3 a 7 días después de la exposición. Puede aparecer una fase prodrómica caracterizada por una adenopatía cervical dolorosa a la palpación, malestar general, anorexia y fiebre. Antes de que aparezcan las lesiones mucocutáneas, la zona puede presentar sensación de dolor, ardor y hormigueo. Las lesiones se caracterizan por vesículas dolorosas agrupadas sobre un fondo rosado que evolucionan hacia pústulas, erosiones y/o úlceras. Se suelen afectar los labios y la boca (mucosa yugal, encías y paladar duro). El dolor de las úlceras y el edema pueden provocar disfagia y babeo. La formación de costras y la resolución de las lesiones suele tardar de 2 a 6 semanas.
El herpes labial recurrente (calentura o fuego) no suele tener una fase prodrómica. Se puede percibir en la zona sensación de ardor, hormigueo o dolor antes de que aparezcan las vesículas arracimadas, que suelen localizarse en el borde del bermellón del labio. Otras localizaciones menos frecuentes son la zona perioral, la mucosa nasal, la mejilla y la mucosa oral adherida que recubre el hueso (encías y paladar duro). En inmunodeprimidos puede afectar a la mucosa móvil intraoral que no recubre el hueso (paladar blando, pilares faríngeos, etc.). Las lesiones progresan a costras con resolución a los 10 días.
Cómo tratar el herpes labial
Lo primero debe ser intentar prevenir los episodios detectando aquellos factores que lo propician y si se puede, intentar evitarlos o minimizarlos. La exposición solar se puede controlar con el uso de protectores solares labiales, la queilitis (sequedad y grietas labiales) se pueden tratar con bálsamos labiales, las alteraciones menstruales se pueden corregir con anticonceptivos hormonales orales, existen terapias antiestrés, etc.
En cuanto a los tratamientos, hay que destacar que no existen tratamientos capaces de combatir el virus en su fase de latencia, por lo tanto, no son curativos. Los tratamientos actuales consiguen reducir el tiempo de convalecencia, aliviar los síntomas, evitar la extensión y reducir la contagiosidad.
El aciclovir y el valaciclovir (profármaco de aciclovir) son los tratamientos más empleados en el tratamiento del herpes simple labial. Son análogos de los nucleósidos capaces de inhibir la DNA polimerasa necesaria para la replicación del VHS. Por tanto, su efectividad es mayor cuanto antes se instaure el tratamiento al reducir la cantidad de partículas virales que van a invadir la piel. Su actividad es mucho mayor por vía sistémica (oral, intravenosa) que la tópica.
Tratamientos tópicos
Están indicados para episodios leves, poco sintomáticos y de corta duración.
- Aciclovir 50 mg/g crema: una aplicación cada 4 horas (5 veces al día, omitiendo la dosis nocturna) durante 5 días puede reducir los tiempos de convalecencia entre 0.5 y 2.5 días según los estudios cuando se inicia de forma precoz.
- Penciclovir 10 mg/g crema: una aplicación cada 2 horas (8 veces al día): reduce el tiempo de convalecencia, dolor y la contagiosidad.4
Tratamientos orales
Se suelen recomendar para tratar la gingivoestomatitis herpética (primoinfección) o el herpes simple labial recurrente cuando es grave, muy sintomático, extenso y/o con tendencia a las complicaciones (infección, cicatrices, etc.). El tratamiento también reduce el riesgo de contagio en un 80-90%.
- Aciclovir 200 mg: 200 o 400 mg cada 4 horas (5 veces al día, omitiendo la toma nocturna) durante 5 días. La dosis de 400 mg ha demostrado reducir 4 días el tiempo de convalecencia.
- Valaciclovir 500 mg: 2.000 mg (4 comprimidos juntos) cada 12 horas 1 día o 500 mg cada 12 horas durante 5-10 días.4
En aquellos pacientes con frecuentes episodios de herpes labial (más de 6 al año), se puede realizar un tratamiento supresor con aciclovir (400 cada 12 horas) o valaciclovir (500 mg al día) para reducir el número, duración y gravedad de los episodios y reducir el riesgo de contagio. La seguridad ha sido documentada entre los pacientes que reciben terapia diaria con aciclovir por hasta 6 años y con valaciclovir durante 1 año. Se recomienda evaluar la necesidad de continuar el tratamiento cada 6 meses.
El herpes labial es una infección vírica producida por el virus del herpes simple. Se trata de una infección muy frecuente en el mundo, capaz de persistir durante toda la vida y provocar episodios recurrentes cuando aparecen determinados factores desencadenantes. La mayoría de veces, el herpes labial no requiere tratamiento dado su carácter autorresolutivo. En los casos graves, muy sintomáticos, extensos o recurrentes se pueden tratar con antivirales orales y/o tópicos. Consulta a un dermatólogo si crees que puedes tener un herpes labial.
Referencias
- Ulfa Fetriani, Nanan Nur’aeny. Identifying the Multifactorial Triggers of Monthly Recurrent HSV-1 Reactivation: A Case Report. Int Med Case Rep J. 2025 Jul 25:18:915-923
- Wenwen Lv, Lei Zhou, Jia Wu, Jishuai Cheng, Yongzhong Duan et al. Anti-HSV-1 agents: an update. Front Pharmacol. 2025 Jan 21; 15:1451083.
- James C., Harfouche M., Welton N. J., Turner K. M., Abu-Raddad L. J., Gottlieb S. L., et al. (2020). Herpes simplex virus: global infection prevalence and incidence estimates, 2016. Bull. World Health Organ 98 (5), 315–329.
- Wim Opstelten, Arie Knuistingh Neven, Just Eekhof. Treatment and prevention of herpes labialis. Can Fam Physician. 2008 Dec; 54(12):1683–1687.
La publicación del presente artículo en el Sitio Web de Doctoralia se hace bajo autorización expresa por parte del autor. Todos los contenidos del sitio web se encuentran debidamente protegidos por la normativa de propiedad intelectual e industrial.
El Sitio Web de Doctoralia Internet S.L. no contiene consejos médicos. El contenido de esta página y de los textos, gráficos, imágenes y otro material han sido creados únicamente con propósitos informativos, y no para sustituir consejos, diagnósticos o tratamientos médicos. Ante cualquier duda con respecto a un problema médico consulta con un especialista.